Bei der medikamentösen Behandlung von COPD-Patient*innen sollte das Risiko für Exazerbationen immer berücksichtigt werden, denn die leitliniengerechte Therapie hangt stark vom individuellen Exazerbationsrisiko ab.2 Bei erhöhtem Risiko sollte eine frühzeitige Intensivierung der Therapie erwogen werden, um weitere Exazerbationen zu vermeiden. Aktuelle Real-World-Daten zeigen, dass trotz steigender Exazerbationsraten mehr als die Hälfte der COPD-Patient*innen im Jahr vor dem Tod nicht die empfohlene pharmakologische COPD-Therapie erhielten.4
Prof. Dr. med. Frederik Trinkmann, geschäftsführender Oberarzt der Pneumologie und Beatmungsmedizin der Thoraxklinik Heidelberg, betont die Dringlichkeit, die COPD-Therapie nach einer Exazerbation auf eine mögliche Intensivierung zu prüfen:

Das Exazerbationsrisiko muss regelmäßig evaluiert werden
Die Exazerbationshistorie gilt als ausschlaggebendes Kriterium für ein erhöhtes oder nicht erhöhtes Exazerbationsrisiko – jede Exazerbation erhöht das Risiko für weitere Exazerbationen.2 Aus diesem Grund sollte bei der Erstdiagnose im Rahmen der Anamnese die Exazerbationshistorie unbedingt erfasst und bei der Wahl der initialen Therapie berücksichtig werden (Abb.1). Leichte oder moderate Exazerbationen ohne Hospitalisierung sind dabei häufig nicht in der Krankenakte vermerkt.
Aber Achtung: Auch COPD-Patient*innen ohne bisherige Exazerbation haben ein relevantes Exazerbationsrisiko. Etwa jede*r fünfte wird innerhalb des nächsten Jahres eine Exazerbation haben, etwa jede*r dritte innerhalb der nächsten drei Jahre.4
Mit starker Empfehlung der NVL COPD 2021 sollten im weiteren Behandlungsverlauf Exazerbationen strukturiert und bei jeder Verlaufskontrolle erfasst werden.5 Nur so kann ein Underreporting der Patient*innen vermieden, das Exazerbationsrisiko kontinuierlich abgeschätzt und bei Bedarf frühzeitig therapeutisch eingegriffen werden (Abb.2). Hierfür steht der MEP-Fragebogen zur Verfügung.
MEP-Fragebogen zu strukturierten Erfassung von COPD-Exazerbationen
Mit dem MEP-Fragebogen (Monitoring of Exacerbation Probability) können stattgehabte COPD-Exazerbationen strukturiert bei jder Verlaufskontrolle erfasst werden.6 Dies hilft Ärzt*innen dabei, Patient*innen mit höherem Exazerbationsrisiko zu erkennen und bei Bedarf frühzeitig therapeutisch eingreifen zu können, um weiteren oder auch akuten Exazerbationen vorzubeugen.6 der MEP-Fragebogen wurde in der Praxis validiert7 und die NVL COPD spricht eine offene Expert*innen-Empfehlung für dessen Nutzung aus.5,6
Bei hohem Exazerbationsrisiko leitliniengerecht mit ICS therapieren

EMA-RIsikobewertung von ICS bei COPD9
Der Ausschuss für Risikobewertung im Bereich der Pharmakovigilanz (PRAC) der Europäischen Arzneimittel-Agentur (EMA) bescheinigt dem Einsatz von ICS bei COPD zur Reduktion von Exazerbationen weiterhin ein positives Nutzen-Risiko-Verhältnis. Die Verringerung der Exazerbationshäufigkeit überwiege eindeutig das Risiko für mögliche zusätzlich auftretende Pneumonien.
European Medicins Agency
Initiale Therapie: Patient*innen in Gruppe E haben ein hohes Exazerbationsrisiko
- Bei Patient*innen in der Gruppe E mit Blut-Eosinophilenzahl ≥ 300 Zellen/µl sollte der Einsatz einer Triple-Therapie aus ICS+LABA+LAMA* geprüft werden.2

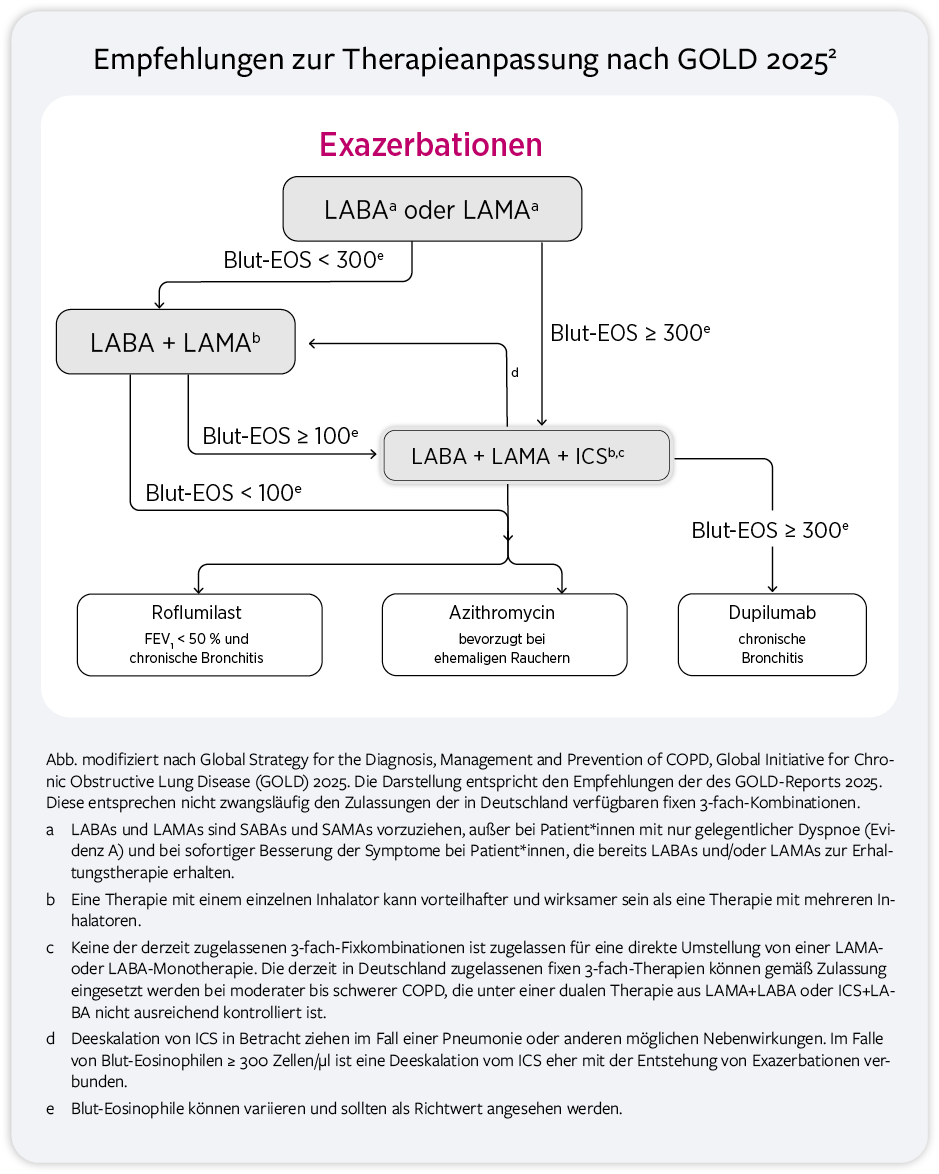
Therapieanpassung im Behandlungsverlauf, wenn weiterhin Exazerbationen auftreten
- Auch Exazerbationen ohne Hospitalisierung sind fur die Therapieeskalation relevant.2
Referenzen
- Vogelmeier C et al. (2023) Increased risk of severe cardiovascular events following exacerbations of COPD: a multi-database cohort study. Eur Respir J 62(suppl 67):PA3013.
- Global Initiative for Chronic Obstructive Lung Disease (GOLD). Global Strategy for the Diagnosis, Management, and Prevention of Chronic Obstructive Pulmonary Disease. Gold Report 2025. www.goldcopd.org [Abgerufen am 20. Januar 2025].
- Suissa S et al. (2012) Long-term natural history of chronic obstructive pulmonary disease: severe exacerbations and mortality. Thorax 67(11):957-63.
- Vogelmeier CF et al. (2024) Impact of COPD on mortality: An 8-year observational retrospective healthcare claims database cohort study. Respir Med 222:107506.
- Bundesarztekammer (BAK) KBK, Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF), (2021) Nationale Versorgungsleitlinie COPD (2. Auflage, Version 1). https://www.leitlinien.de/ [Abgerufen am 02.06.2024].
- Hering T et al. (2022) [Validation study of MEP questionnaire for simplified detection of exacerbation of chronic obstructive pulmonary disease]. Pneumologie 76(10):671-678.
- Buhl R et al. (2022) Real-World Treatment of Patients Newly Diagnosed with Chronic Obstructive Pulmonary Disease: A Retrospective German Claims Data Analysis. Int J Chron Obstruct Pulmon Dis 17:2355-2367.
- Forster A (2024) Perspektivwechsel in der COPD-Therapie – an der Schnittstelle zwischen pneumologischer und hausarztlicher Praxis. Chiesi Pressegesprach. DGP 2024.
- European Medicines Agency (2016) EMA completes review of inhaled corticosteroids for chronic obstructive pulmonary disease. https://www.ema.europa.eu/ [Abgerufen am 03.07.2024].






Inhalt teilen